হঠাৎ পিঠে ব্যথা সাধারণত হার্নিয়েটেড ডিস্কের কারণে হয়।ইন্টারভার্টেব্রাল ডিস্ক মেরুদণ্ডের মধ্যে একটি বাফার এবং বছরের পর বছর ধরে এটি একটি ভারী বোঝা বহন করে।যখন তারা ভঙ্গুর হয়ে যায় এবং ভেঙ্গে যায়, তখন টিস্যুর কিছু অংশ আটকে যেতে পারে এবং স্নায়ু বা মেরুদণ্ডের খালে চাপ দিতে পারে।এর ফলে তীব্র ব্যথা হতে পারে।বিশেষ করে কটিদেশীয় মেরুদণ্ড প্রায়ই প্রভাবিত হয়।একটি হার্নিয়েটেড ডিস্ক সাধারণত ব্যথা এবং প্রদাহরোধী ওষুধের সহায়তায় নিজে থেকেই সঙ্কুচিত হয়, তবে আরও গুরুতর ক্ষেত্রে, অস্ত্রোপচারের প্রয়োজন হয়।
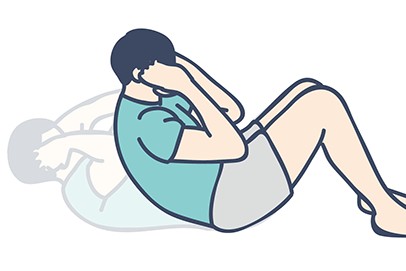
দেখানো ফর্মে সিট-আপের জন্য একটি কটিদেশীয় ডিস্ক হার্নিয়েশন ব্যবহার করা উচিত নয়: আপনি যখন সিট-আপ করেন, তখন পুরো মেরুদণ্ড সামনের দিকে বাঁকে যায়।মেরুদণ্ডের প্রধান বাঁক বক্ষঃ অংশে।যদি উপরের দেহটি উচ্চতর হয় তবে শিয়ার বল নীচের মেরুদণ্ডের শরীরের কাছাকাছি হবে।ইন্টারভার্টেব্রাল ডিস্ক হার্নিয়েশনের সমস্যা হলে, ব্যাকওয়ার্ড শিয়ার ফোর্স ইন্টারভার্টিব্রাল ডিস্ককে পিছনে সরাতে বাধ্য করবে।protrude
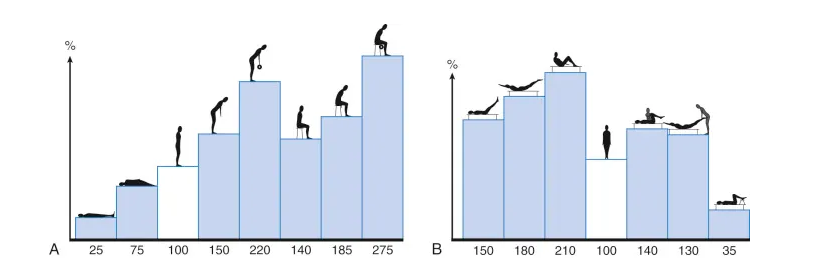
ভারী জিনিস বহন করার একটি সাধারণ সমস্যাও রয়েছে এবং আপনার ভঙ্গিতে বিশেষ মনোযোগ দিতে হবে।আপনার হাঁটু বাঁকানো এবং আপনার কোমর সোজা করা ভাল, যেমন চিত্রে দেখানো হয়েছে।সোজা পা বাঁকুন এবং ভারী জিনিস তুলতে আপনার মাথা নত করুন।কটিদেশীয় ইন্টারভার্টেব্রাল ডিস্কের শিয়ার ফোর্স খুব বড়।সামনের দিকে, ইন্টারভার্টেব্রাল ডিস্ক পিছনের দিকে ফুলে যায়, দীর্ঘমেয়াদী বাঁকানো, বা অন্যান্য কারণে (যেমন কোমর বাতাসে ঝুলে থাকা, বক্ষের মেরুদণ্ড চেয়ারে হেলে থাকা) মেরুদণ্ডের শরীরকে সামনের দিকে বাঁকিয়ে দেয়, যার ফলে ইন্টারভার্টেব্রাল ডিস্ক ফুলে যায়। পিছনের দিকে, এবং পরিশেষে হারনিয়েশনের দিকে নিয়ে যায়।বর্তমানে, বেশিরভাগ দেশি এবং বিদেশী গবেষণার ফলাফল দেখায় যে ঘন ঘন বা আকস্মিক নমন এবং শরীরের ঘূর্ণন হল কটিদেশীয় ডিস্ক হার্নিয়েশনের প্রধান কারণ।
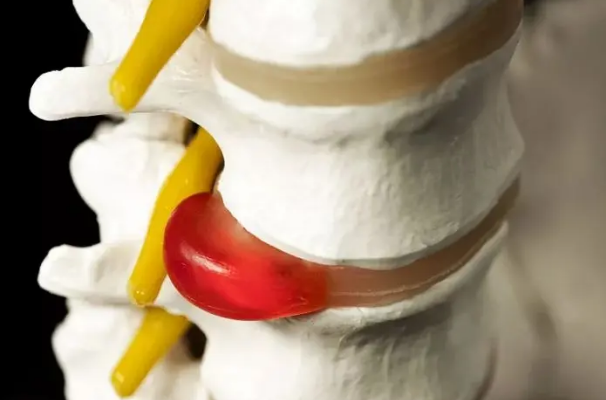
কটিদেশীয় ইন্টারভার্টেব্রাল ডিস্ক হার্নিয়েশনে সাধারণত তাৎক্ষণিক অস্ত্রোপচারের প্রয়োজন হয় না।লক্ষণগুলি উপশম করা যায় কিনা তা দেখার জন্য আপনাকে প্রথমে সক্রিয়ভাবে পুনর্বাসন করা উচিত।সাধারণভাবে বলতে গেলে, পদ্ধতিগত পুনর্বাসনের পর কটিদেশীয় ডিস্ক হার্নিয়েশন একটি ভাল পূর্বাভাস হতে পারে।
অস্ত্রোপচারের জন্য, নিম্নলিখিত শর্ত পূরণ করতে হবে
1 অ-সার্জিক্যাল চিকিত্সা অকার্যকর বা পুনরাবৃত্তি হয়, এবং লক্ষণগুলি গুরুতর এবং কাজ এবং জীবনকে প্রভাবিত করে।
2. স্নায়ুর আঘাতের লক্ষণগুলি সুস্পষ্ট, বিস্তৃত এবং এমনকি ক্রমাগত অবনতি হতে থাকে।সন্দেহ করা হয় যে ইন্টারভার্টেব্রাল ডিস্কের অ্যানুলাস ফাইব্রোসাস সম্পূর্ণ ফেটে গেছে এবং নিউক্লিয়াস পালপোসাসের টুকরোগুলি মেরুদণ্ডের খালের মধ্যে ছড়িয়ে পড়েছে।
3 অন্ত্র এবং মূত্রাশয়ের কর্মহীনতার সাথে কেন্দ্রীয় কটিদেশীয় ডিস্ক হার্নিয়েশন।
4 সুস্পষ্ট কটিদেশীয় মেরুদণ্ডের স্টেনোসিসের সাথে মিলিত।
কটিদেশীয় মেরুদণ্ডের অস্ত্রোপচারের বিভিন্ন প্রকার রয়েছে:
1. প্রচলিত ওপেন সার্জারি:
প্রচলিত ওপেন সার্জারির মধ্যে রয়েছে: টোটাল ল্যামিনেক্টমি, হেমিলামিনেক্টমি, ট্রান্সঅ্যাবডোমিনাল ডিস্ক সার্জারি, ভার্টিব্রাল ফিউশন ইত্যাদি। অস্ত্রোপচারের উদ্দেশ্য হল সরাসরি রোগাক্রান্ত কটিদেশীয় ইন্টারভার্টেব্রাল ডিস্কের নিউক্লিয়াস পালপোসাস অপসারণ করা এবং চিকিত্সার উদ্দেশ্য অর্জনের জন্য স্নায়ুমূল সংকোচন থেকে মুক্তি দেওয়া।কটিদেশীয় কশেরুকার বিশেষ শারীরবৃত্তীয় অবস্থানের সীমাবদ্ধতার কারণে, অপারেশন কটিদেশীয় কশেরুকার স্বাভাবিক শারীরবৃত্তীয় কাঠামোকে ধ্বংস করে, যার ফলে একটি বড় অস্ত্রোপচারের আঘাত হয়, যা কটিদেশীয় মেরুদণ্ডের পোস্টোপারেটিভ অস্থিরতা, পোস্টোপারেটিভ স্কার টিস্যু আনুগত্যের কারণ হতে পারে। এবং অস্ত্রোপচারের সময় দুর্ঘটনাজনিত স্নায়ুর মূলে আঘাতের মতো বিরূপ প্রতিক্রিয়াগুলির একটি সিরিজ।তাই বেশির ভাগ রোগীই অস্ত্রোপচারকে ভয় পান, কিভাবে সার্জারির কারণে উপরোক্ত বিরূপ প্রতিক্রিয়া এড়াবেন?এটি সর্বদা মেডিকেল সম্প্রদায়ের একটি প্রধান সমস্যা হয়েছে।
2. ইন্টারভার্টেব্রাল ডিস্কের ন্যূনতম আক্রমণাত্মক অস্ত্রোপচার
প্রচলিত ওপেন সার্জারির প্রধান আঘাতের সমস্যা এড়াতে এবং অস্ত্রোপচারের ঝুঁকি এবং জটিলতার ঘটনা কমাতে, মাইক্রোসার্জারি এবং আর্থ্রোস্কোপিক সহায়তায় লাম্বার ইন্টারভার্টিব্রাল ডিস্ক সার্জারি অপারেশনের সময় স্বাভাবিক হাড় এবং জয়েন্টগুলির ক্ষতি কমায়, তবে ন্যূনতম আক্রমণাত্মক সার্জারি একটি। অপারেশন, কিন্তু এর ঝুঁকি এবং জটিলতাও রয়েছে।আরেকটি বড় সমস্যা হল যে অস্ত্রোপচারের ক্ষেত্রটি ছোট হয়ে যাওয়ার পরে, রোগাক্রান্ত কটিদেশীয় ইন্টারভার্টেব্রাল ডিস্কের নিউক্লিয়াস পালপোসাস পরিষ্কারভাবে এবং সম্পূর্ণরূপে অপসারণ করা কঠিন, যা অসফল অস্ত্রোপচারের ঝুঁকি বাড়ায়।
3. পারকিউটেনিয়াস ছেদ এবং স্তন্যপান:
কটিদেশীয় ডিস্ক হার্নিয়েশনের রোগীদের মধ্যে, বেশিরভাগ হার্নিয়েটেড ডিস্ক ডিস্কের মধ্যে বর্ধিত চাপের কারণে ঘটে।পারকিউটেনিয়াস পাংচার এবং সাকশন উল্লেখযোগ্যভাবে ইন্ট্রাডিসকাল চাপ কমাতে পারে এবং হার্নিয়েটেড ডিস্কের বিষয়বস্তু কমাতে পারে, যার ফলে প্রোট্রুশন দ্বারা স্নায়ু সংকোচনের লক্ষণগুলি হ্রাস বা নির্মূল করা যায়।এই পদ্ধতির সুবিধা হল অপারেশনের সময়,tতিনি ক্ষতি সামান্য, কিন্তু অসুবিধা হল যে অপারেশন প্রধানত decompression উপর দৃষ্টি নিবদ্ধ করে, যা ইন্টারভার্টিব্রাল ডিস্ক হার্নিয়েশনের জন্য কার্যকর।

ভার্টিব্রোপ্লাস্টির ব্যথা উপশম প্রভাব সুস্পষ্ট, সাধারণত 24 ঘন্টার মধ্যে, শরীরের সরল নড়াচড়া আবার শুরু করা যেতে পারে এবং ব্যথার ওষুধ কমানো বা এমনকি বন্ধ করা যেতে পারে।অস্টিওপোরোটিক মেরুদণ্ডের শরীরে অনেকগুলি ছোট ছিদ্র রয়েছে এবং হাড়ের আঠা এই ছোট ছিদ্রগুলি পূরণ করতে পারে, যাতে মেরুদণ্ডের শরীরকে শক্তিশালী করা যায় এবং ফ্র্যাকচারের পুনরাবৃত্তি হ্রাস করা যায়।
ভার্টিব্রোপ্লাস্টির সুবিধা কী কী?
এটি দীর্ঘমেয়াদী বিছানা বিশ্রামের কারণে হাইপোস্ট্যাটিক নিউমোনিয়ার মতো জটিলতার ঝুঁকি অনেকাংশে কমিয়ে দেয়।
মেরুদণ্ডের শরীরের ফাটলগুলির জন্য ঐতিহ্যগত রক্ষণশীল চিকিত্সা পদ্ধতিগুলির মধ্যে রয়েছে বিছানা বিশ্রাম, প্লাস্টারিং, স্প্লিন্ট ইমোবিলাইজেশন, ইত্যাদি। তবে, উল্লেখযোগ্য সংখ্যক রোগী কাইফোসিস, পিঠে ব্যথা, সায়াটিকা, তীব্র অস্টিওপরোসিস, বিলম্বিত ফ্র্যাকচার ইউনিয়ন বা ননউনিয়ন ইত্যাদি জটিলতায় ভোগেন। দীর্ঘক্ষণ বিছানা বিশ্রামের কারণেও ফুসফুস বা মূত্রনালীর সংক্রমণের মতো জটিলতা দেখা দিতে পারে।এবং ভার্টিব্রোপ্লাস্টির 2 ঘন্টা পরে, রোগীরা বিছানা থেকে উঠে হাঁটতে পারে, এইভাবে দীর্ঘমেয়াদী বিছানা বিশ্রামের কারণে হাইপোস্ট্যাটিক নিউমোনিয়ার মতো জটিলতার ঝুঁকি অনেকাংশে হ্রাস করে।
ব্যথার ওষুধের পরিমাণ উল্লেখযোগ্যভাবে কমাতে পারে।
ভার্টিব্রোপ্লাস্টির একটি সুস্পষ্ট ব্যথা উপশমকারী প্রভাব রয়েছে, যা ব্যথার ওষুধের পরিমাণ উল্লেখযোগ্যভাবে হ্রাস করতে পারে এবং কিছু রোগী এমনকি উপসর্গহীনও হতে পারে।
রোগীর ন্যূনতম ট্রমা
ভার্টিব্রোপ্লাস্টির জন্য শুধুমাত্র একটি পিনহোল-আকারের ন্যূনতম আক্রমণাত্মক ছেদ প্রয়োজন যেখানে প্রায় কোন রক্তপাত নেই;স্থানীয় অ্যানেস্থেসিয়া ব্যবহার সাধারণ অ্যানেস্থেসিয়া সার্জারির বিভিন্ন ঝুঁকি এড়ায় এবং অপারেশনের সময় কম, অপারেশনটি ব্যথাহীন এবং অপারেশনের পরপরই ব্যথা উপশম হয়।মধ্যবয়সী এবং বয়স্ক রোগীদের জন্য, ভার্টিব্রোপ্লাস্টি একটি খুব ভাল পছন্দ।
পোস্টের সময়: সেপ্টেম্বর-২৯-২০২২





